在牙周組織癒合的過程中,修復的細胞分別來自上皮細胞、牙肉中的結締組織細胞、齒槽骨內的骨細胞加上來自牙周膜中未分化的間葉細胞。 這些細胞對於破壞後的癒合都有作用,可是由於上皮細胞的生長速度太快,遠超過其他三種,因此以往的研究發現大部份都被上皮細胞佔據而形成上皮細胞與牙根表面的粘連,而不是原有的結締組織附連。
八O年代北歐的學者就接連著一連串的研究,發現主要造成結締組織附連癒合(亦即恢復原來未破壞前的牙周組織)的細胞來自牙周膜的間葉細胞。有一天有位學者靈機一動,將一種用在修補心臟血管的鐵氟龍膜拿來阻隔其他細胞,而只讓間葉細胞生長,結果證實效果不錯。
GTR原理
1982年,Dr. Nyman 成功的在人體上誘導再生些許牙周組織後,各種組織再生術及材料便不斷的推陳出新。利用一再生膜,置入牙齦及齒槽骨間,在手術傷口中隔離不必要的細胞,阻擋牙齦細胞長入牙根面。
而此膜片具有多孔性,一方面阻擋不必要的細胞,另一方面又可以讓血液及養分通過,此外再生膜的放置可製造並維持出一空間,引導形成牙周組織的細胞長入,一段時間後可在牙根表面產生新的牙周附連及有新齒槽骨形成,進而恢復牙周健康及增加牙齒穩定度。
由於不可吸收材料需移出,因此後期發展可吸收材料,不需二次手術再移除之
GTR治療方法
1. 將骨移植材料填入缺損區,期望能引導骨細胞長入移植物的縫隙,進而在移植材料吸收後取代形成新的齒槽骨。
2. 將新生組織所在位置的空間騰出,加入生長因子以引導細胞分化,並形成新的組織填補舊有的缺損。
非手術治療後牙齦仍腫脹
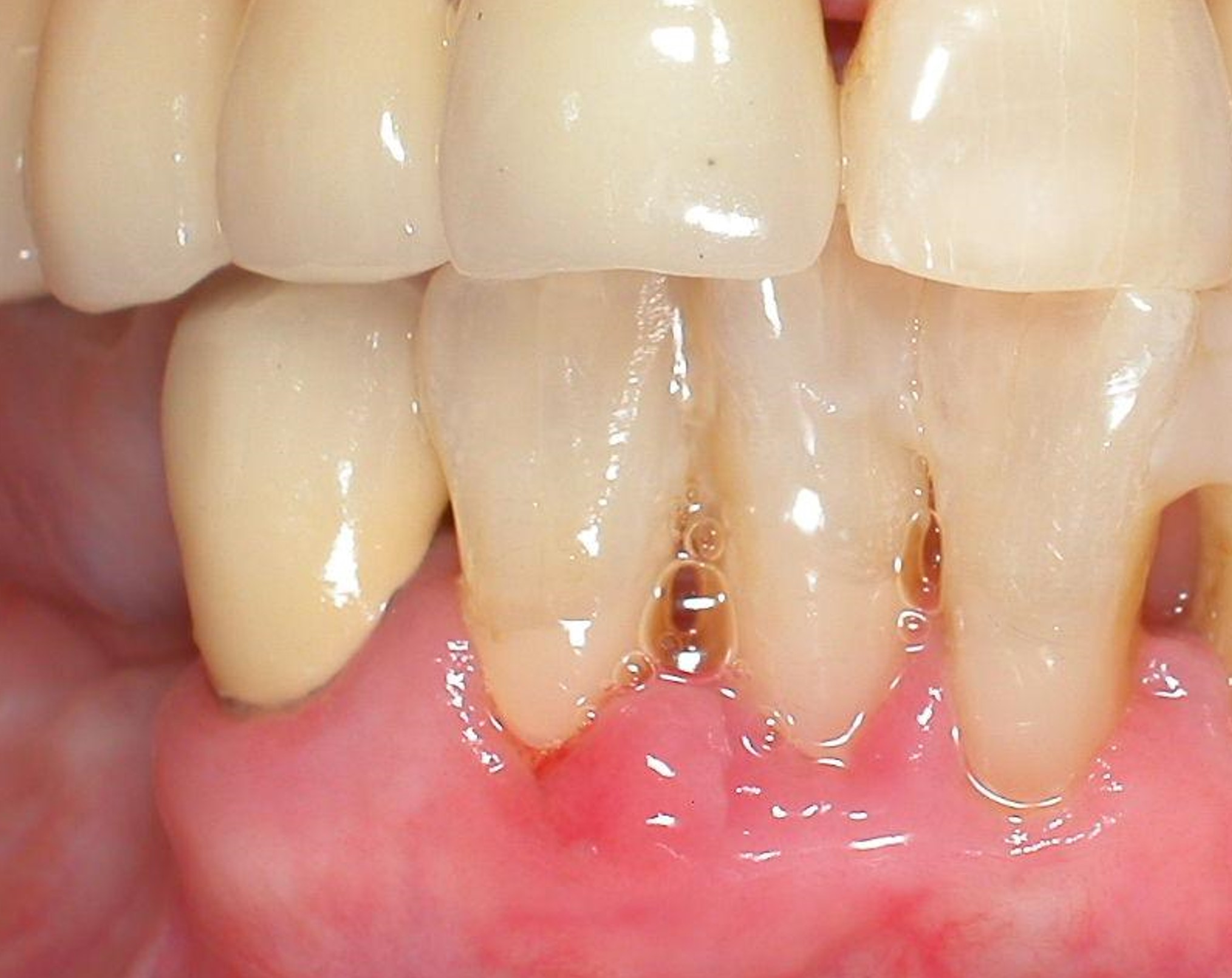
患者牙周治療後,牙齦仍腫脹
牙根仍堆積牙結石
通常手術常會發現牙齦下之牙根仍堆積牙結石
手術後牙齦消腫
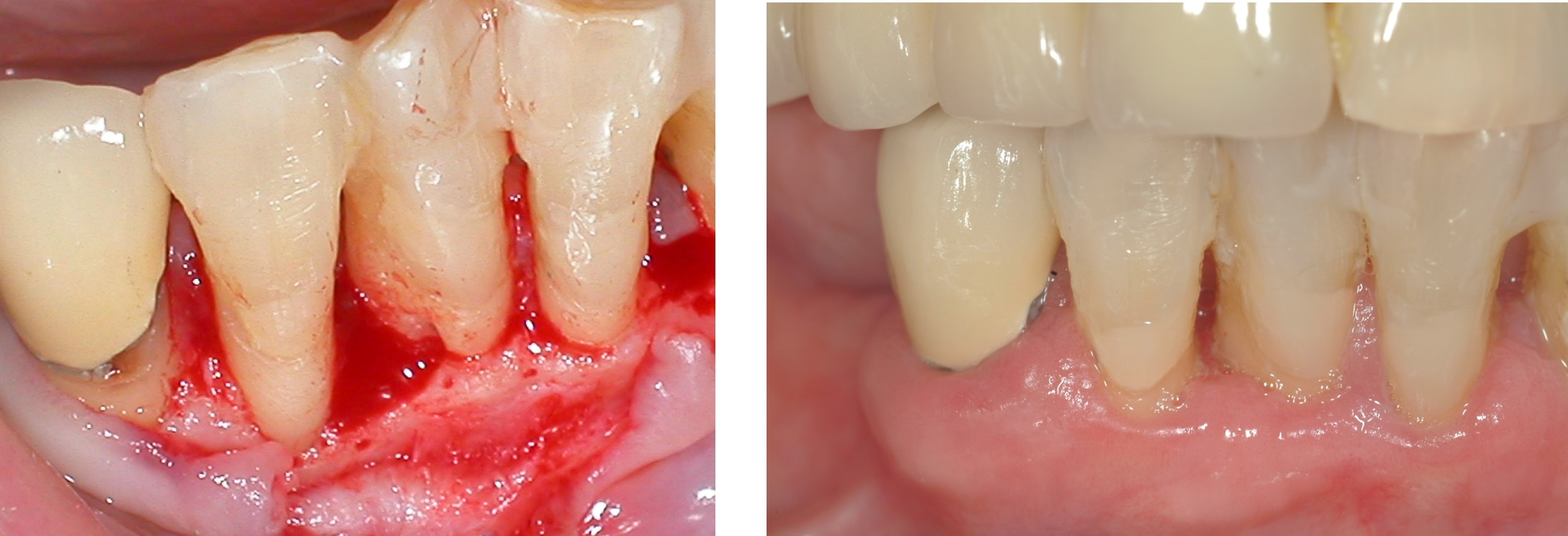
而手術後牙齦消腫,牙周組織通常都會恢復健康
深的牙周囊袋
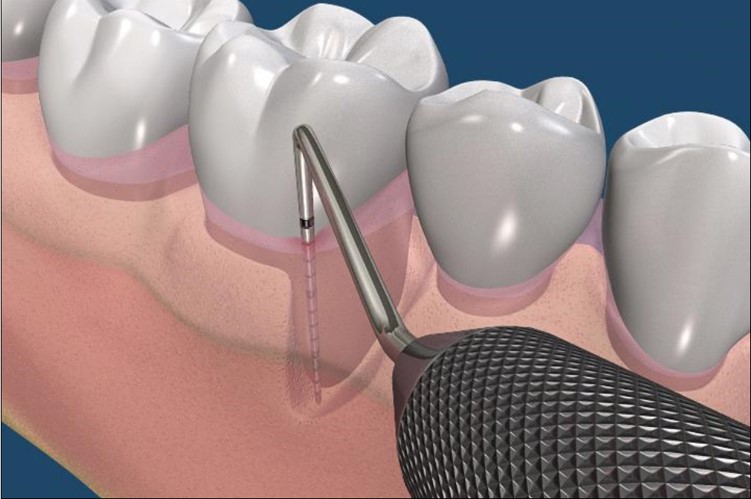
深的牙周囊袋,超過5-7毫米,都會建議患者牙周手術
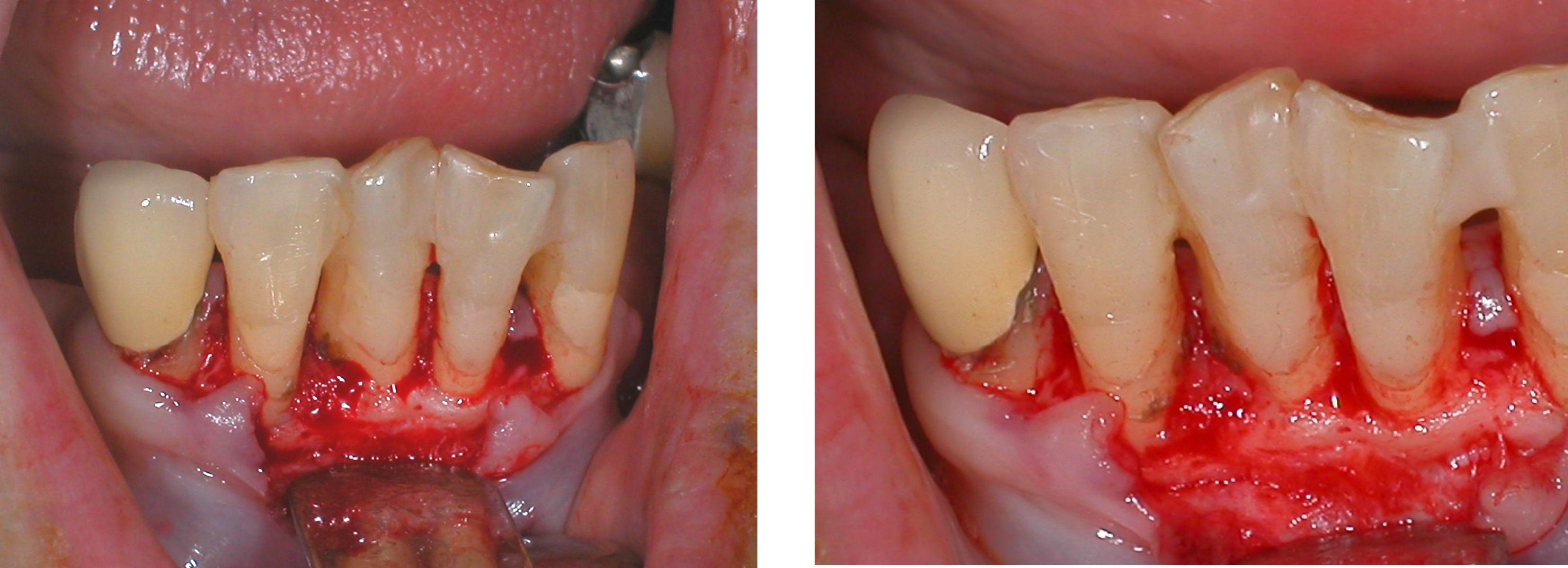
翻瓣與清創
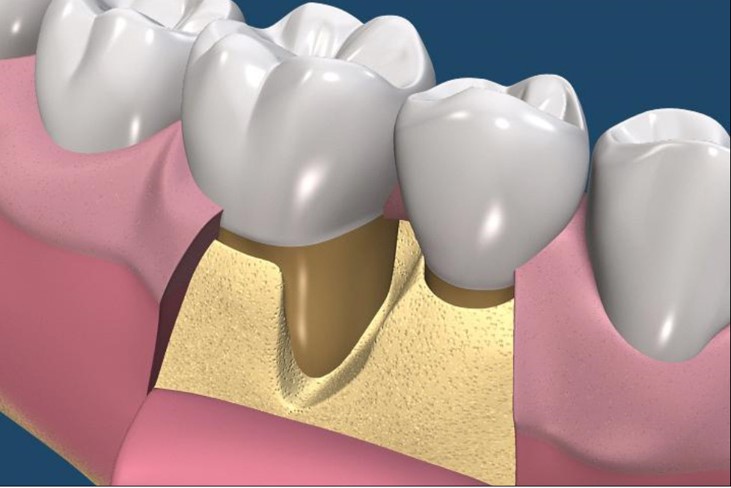
手術先翻瓣與清創
放置骨粉
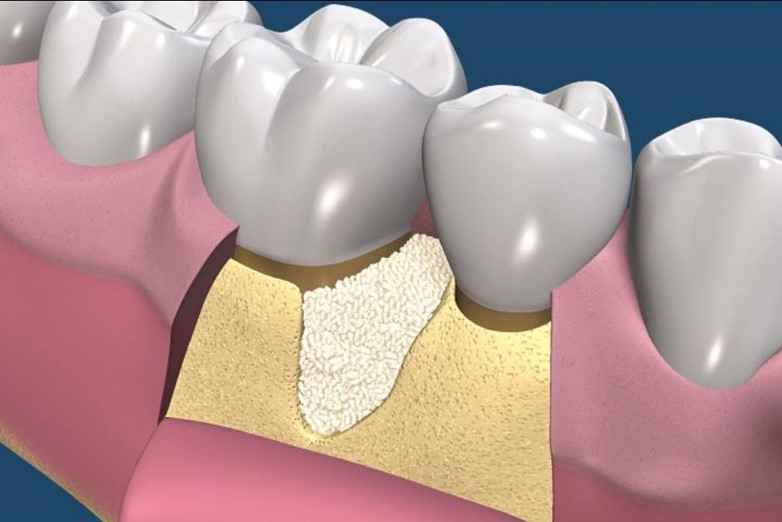
牙結石刮除後,通常會放置骨粉
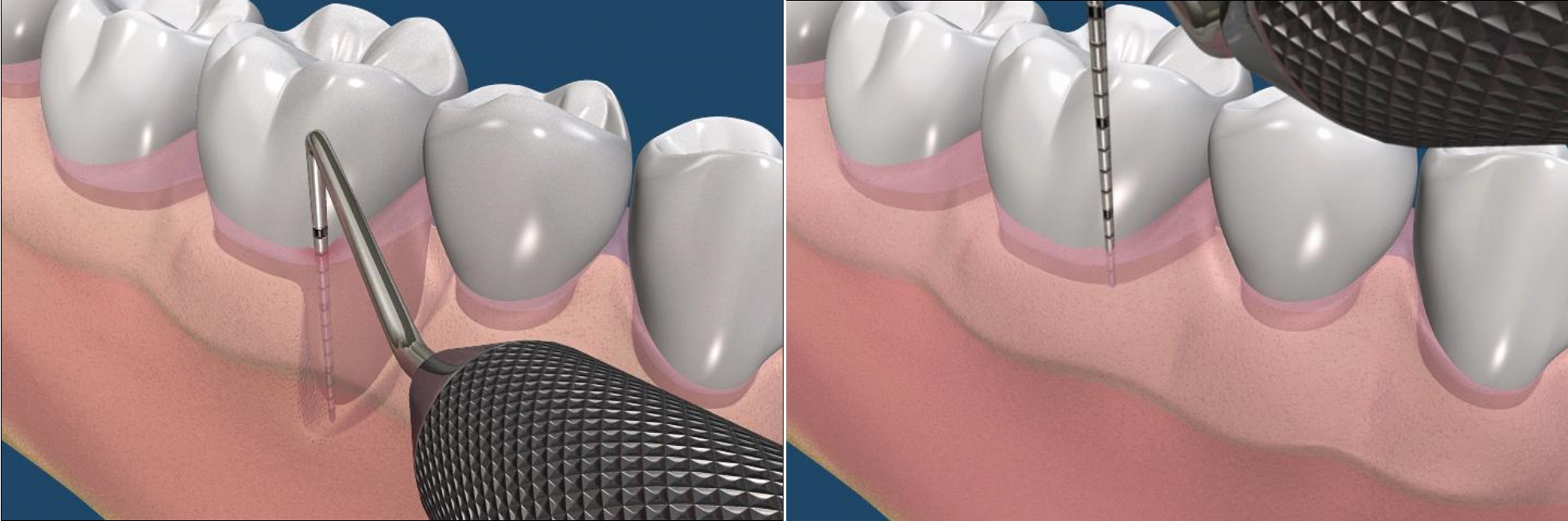
放置可吸收再生膜
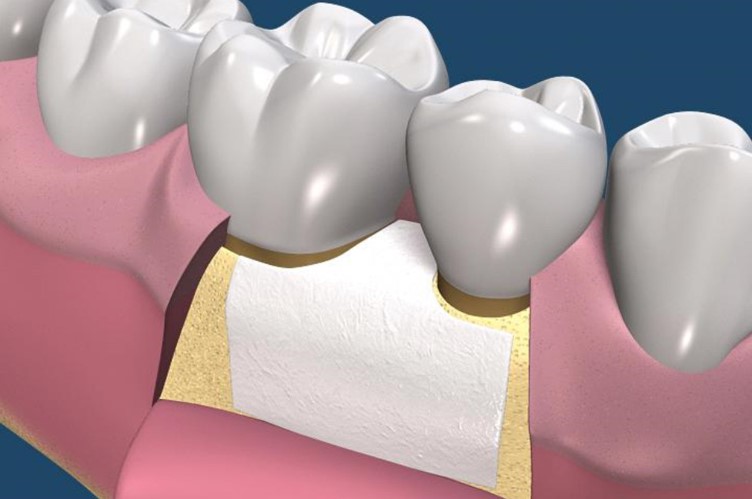
再生膜會逐漸被身體吸收
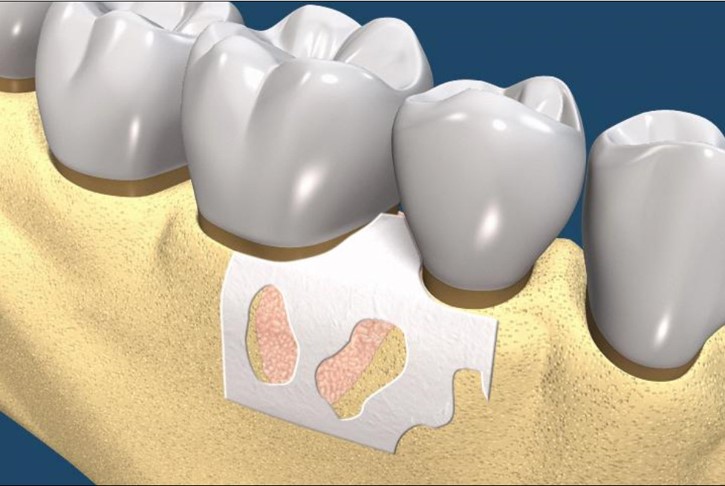
再生膜會逐漸被身體吸收,牙周組織會逐漸再生
牙釉基質衍生物
近年來牙周病學領域研究中,對牙周病患者最大的貢獻之一是"牙周再生手術"。其目的是在細菌感染的牙根表面上,重建原來的牙周組織:包括齒槽骨,牙骨質及牙周韌帶,使得被牙周病破壞搖晃的牙齒恢復健康。
許多年來有許多移植物質如:自體移植,同種異質移植,合成的異質移植等。如今只有口內或口外自體移植及脫鈣冷凍乾燥骨粉(DFDBA)能達到牙周附連體再生的目標;其他移植物只能作生物性充填物,最終被結締組織包圍而限制了新骨之生成。若不考慮組織學上的結果,大部份的移植物質多少都能改善牙周骨缺損,且放置骨移植物質顯然比不放置任何移植物質的手術能產生較好的結果。
近年來在牙周治療領域上發展出許多新的骨移植代替物質。目前廣泛被牙周病專科醫接受使用的物質為牙釉基質衍生物(Enamel Matrix Derivatives),簡稱EMD。
牙釉基質衍生物作用機制
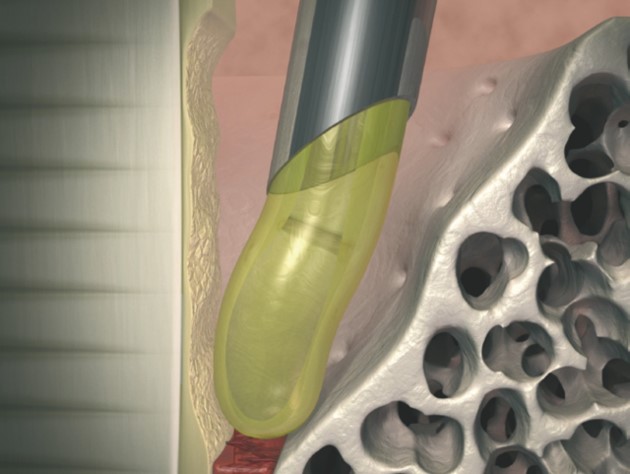
牙釉基質衍生物主要包括來自豬牙胚的牙釉基質蛋白(Amelogenin)及相關蛋白質。這些蛋白對於無細胞牙骨質(Acellular cementum),牙周韌帶及齒槽骨的發展方面相當重要。由於在演化過程中,牙釉基質蛋白維持不變,使得豬和人類的牙釉基質蛋白有相當多的相同性。臨床研究已顯示,在動物及人體牙周缺損中使用牙釉基質衍生物的有效性及安全性。此外組織學上證明亦能達到真正的牙周再生。
手術流程

手術過程如下:
1.首先消毒及局部麻醉欲手術的部位。
2.將牙齦溝內切開,進行翻瓣。以生理食鹽水濕潤軟組織來維持牙周細胞的生存能力。
3.移除肉芽組織並刮除牙齦下牙菌斑和牙結石。再以生理食鹽水徹底地沖洗。
4.塗佈牙釉基質衍生物於祼露的牙根表面。
5.將翻瓣復位,使整個傷口完全覆蓋,再縫合固定傷口。
術後2至3週拆線。術後6週內應每日使用0.12%chlorhexidine漱口。必要時可給予抗生素。
臨床手術結果顯示,術後平均可降低3.1mm至4.3mm的牙周囊袋深度,及增加2.1mm至3.3mm的臨床附連水平。
牙周組織再生
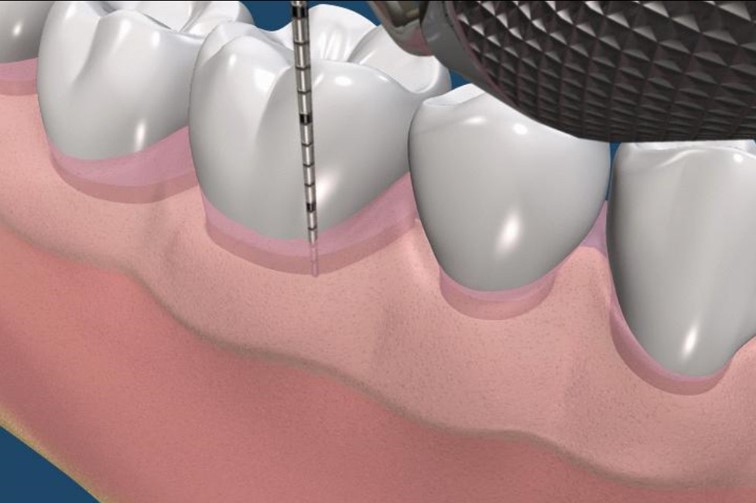
牙周再生手術的方法是利用將骨移植材料填入缺損區,期望能引導骨細胞長入移植物的縫隙,進而在移植材料吸收後取代形成新的齒槽骨。近年來科技的突破,發展將新生組織所在位置的空間騰出,加入生長因子以引導細胞分化,並形成新的組織填補舊有的缺損。