概論
植牙手術採局部麻醉下進行,大約需要幾個月的治療時程。
人工植牙的治療方式分三個階段:
-
評估階段
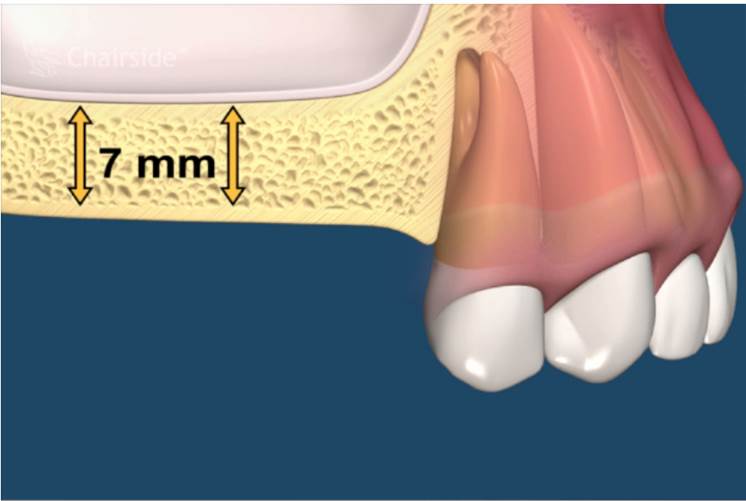
評估病患缺牙,現存的咬合狀態,取上下顎石膏模型確定人工牙根欲植入的方向、位置、數目、分佈等。配合X光片了解顎骨大小、骨質密度、有無解剖構造上的限制。 -
手術階段
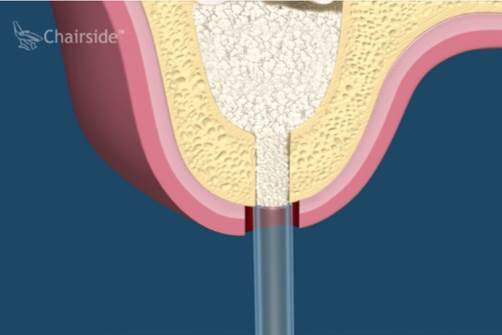
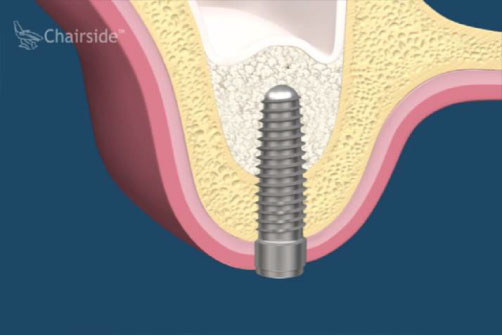
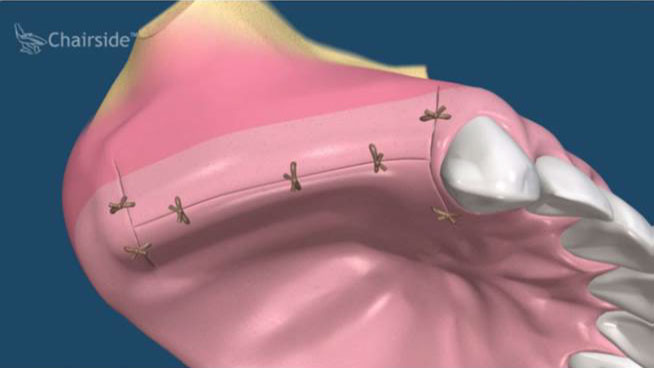
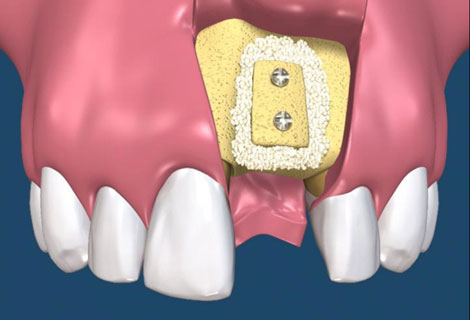
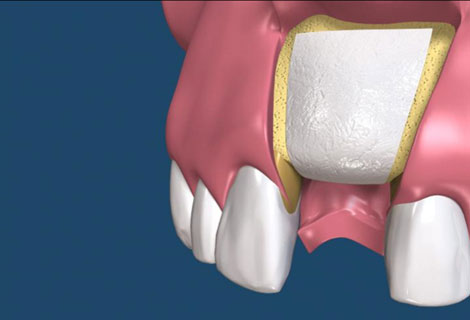
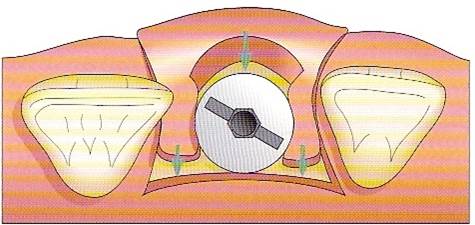
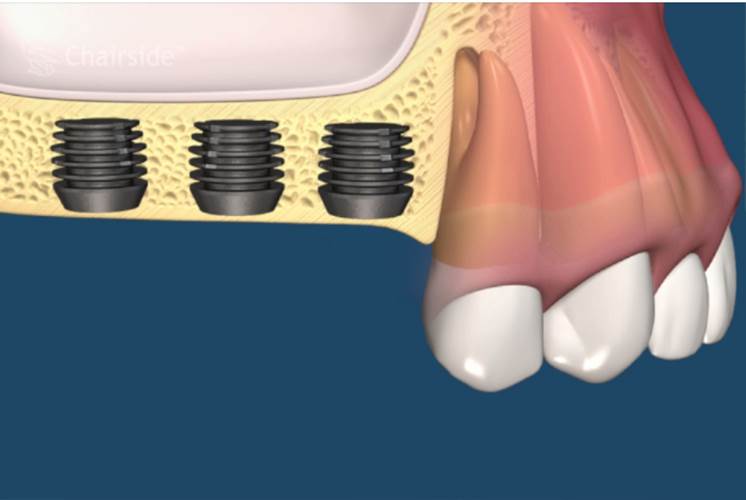
第一期植體植入:精確測量可供植牙的牙孔,並植入鈦合金的人工牙根然後縫合,在手術後7天拆線。(2-3個月追蹤傷口複檢一次)一般植入的人工牙根需4-6個月才和骨頭結合。手術後72小時內,傷口若出現腫脹,在手術後24小時內可用冰敷來減輕腫脹情況,手術後的復原時期,需特別的清潔照顧。第二期植牙接出手術:經4-6個月骨整合後,進行第二次植體接出手術。 -
假牙製作階段
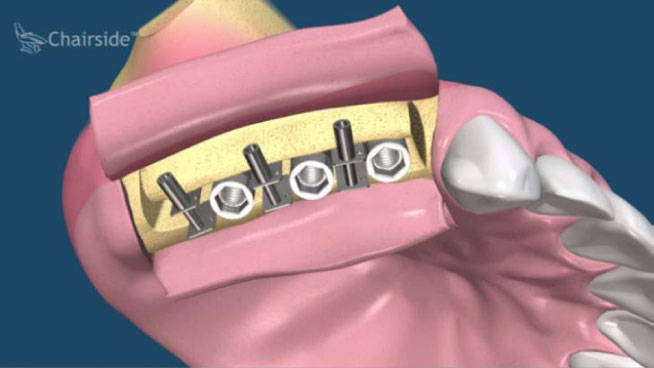
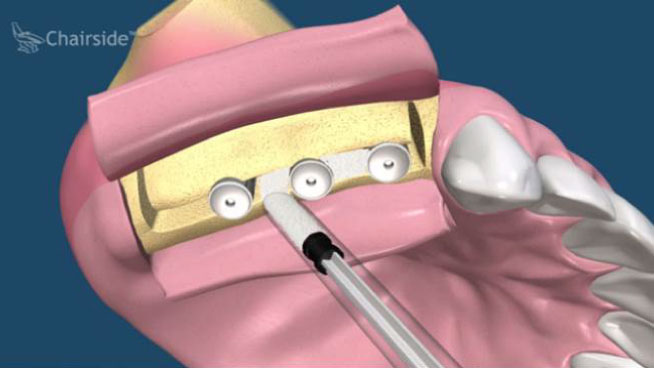
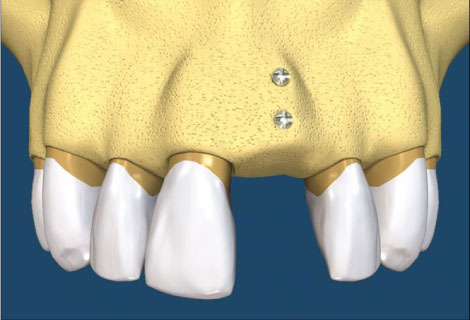
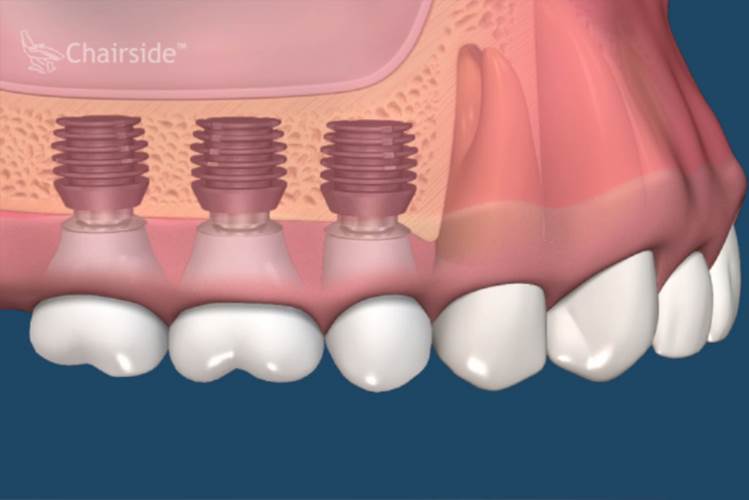
植體接出後,給予臨時假牙試戴,進行調整咬合與美觀部位的修飾,待病人適應一段時間後,依據調整好的咬合狀態進行印模製作永久假牙。(圖01-03)

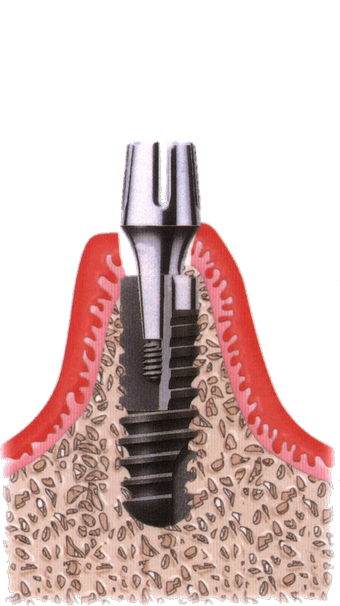
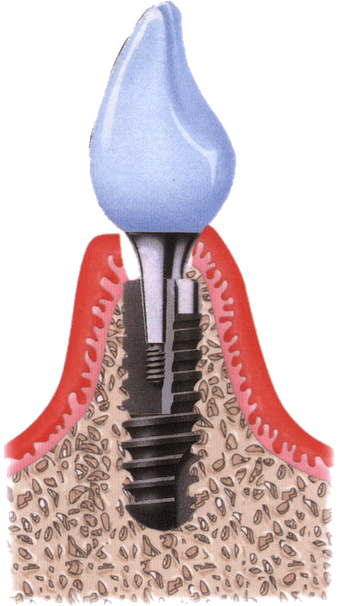
參考影片:何謂人工植牙
人工植牙領域,除了專業知識與經驗,近年來電腦斷層、手術導航等問世,增進了治療的精準度,本院的軟硬體設備參考如下:
人工植牙先進設備
補骨手術
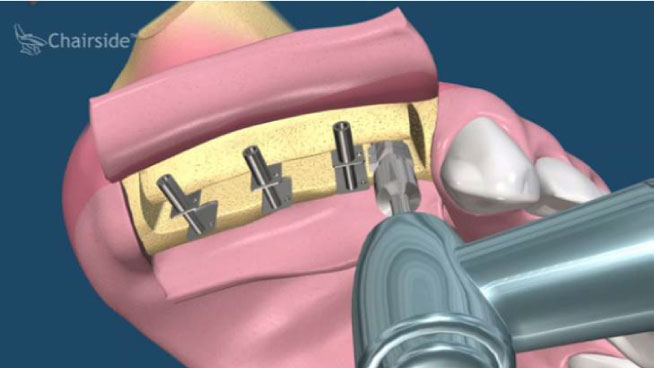
植牙的患者,由於有不同的骨缺損,因此大都需要補骨牙周固定,常見術式有幾下幾種:
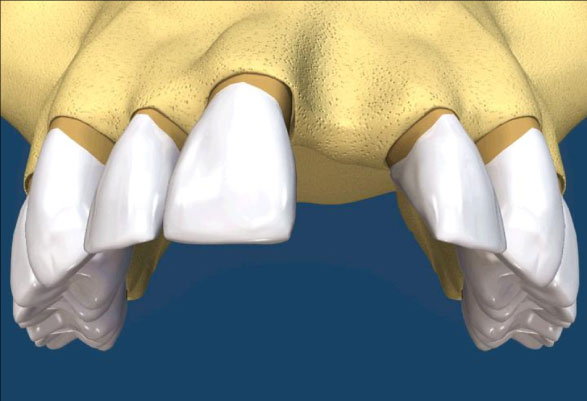
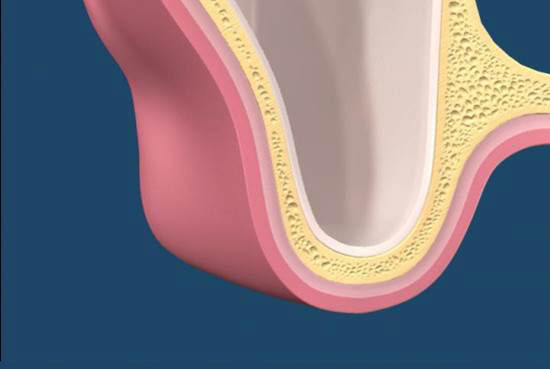
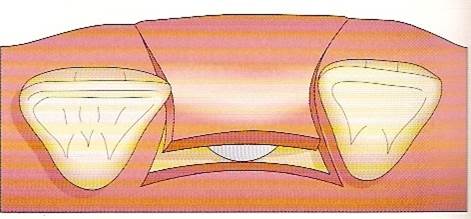
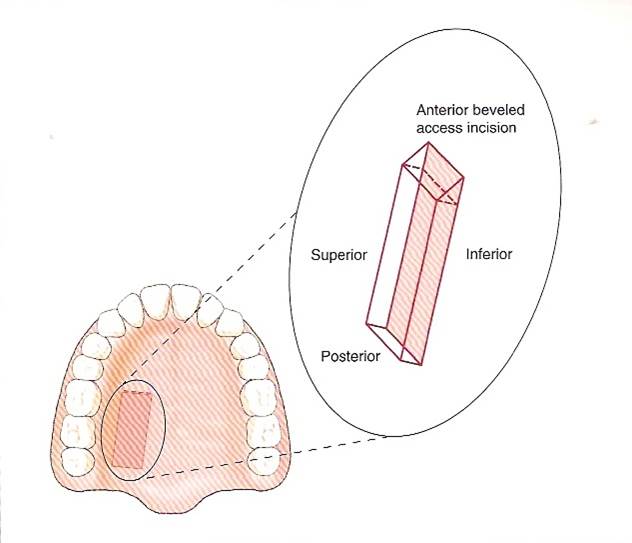
拔牙後的齒槽吸收往往造成植牙和膺復上的困難。骨脊保存術是一項用來在牙齒拔除時最小化齒槽吸收和最大化骨形成的術式。臨床上,保存牙齒的方法很多,包括拔牙時盡量減少對周圍齒槽骨或黏膜的傷害,使用軟或硬組織移植,或合併使用再生膜和骨移植。病患於拔牙前經過仔細的評估後,採用骨脊保存術可以減少拔牙後齒槽骨的吸收,並有效的維持齒槽的外形。(圖04-08)
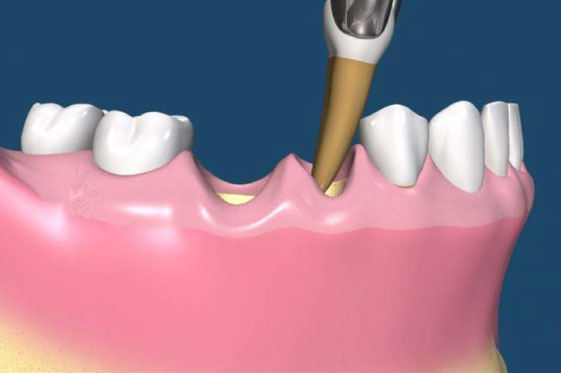
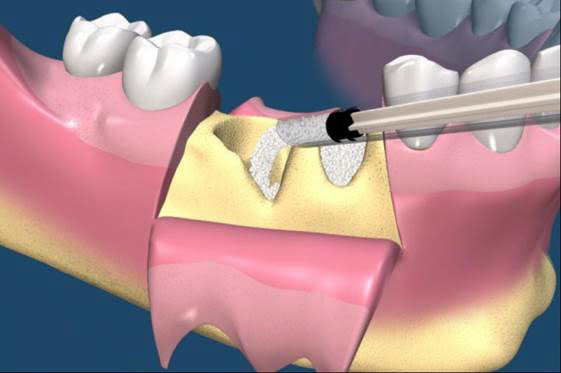
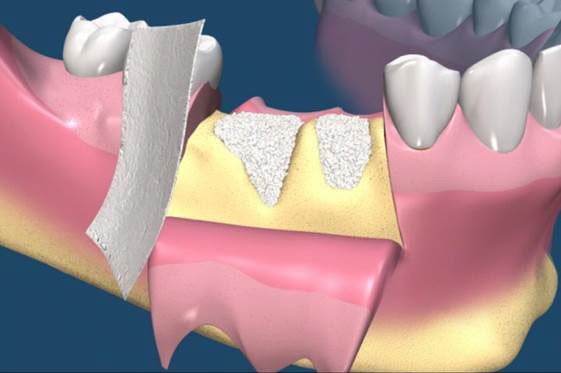
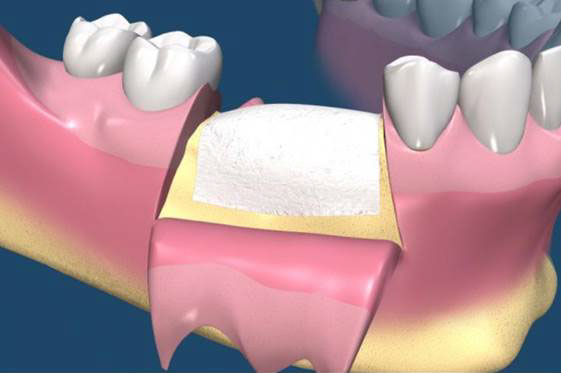
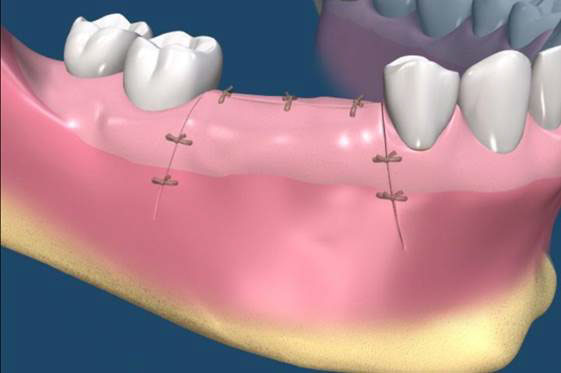
參考病例: 骨脊保留術-下顎大臼齒
骨粉合併再生膜
在 GTR 及 GBR 技術中所使用的阻隔膜是用來將缺損的區域分開成兩個隔間。 GTR 技術的目的是再生完全俱功能的牙周膜,包含新的牙骨質、牙周韌帶(PDL)及新骨。GBR 技術的目的是再生新骨,對此,細胞從下層的骨組織需要分佈至缺損處。(圖09-12)
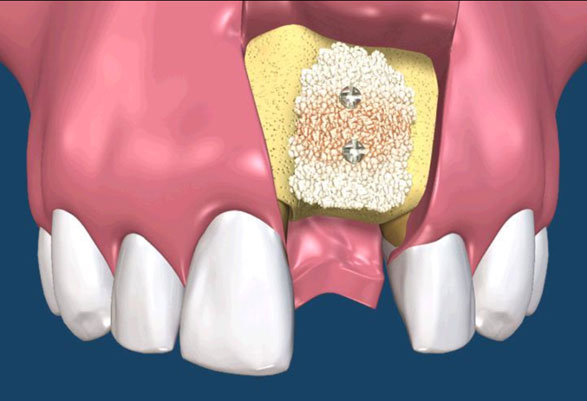
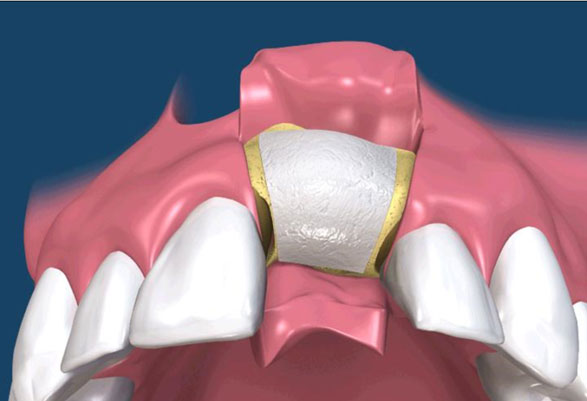
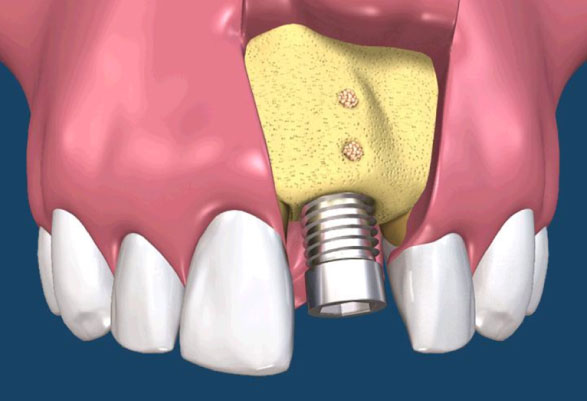
參考病例: 人工植牙\骨粉及可吸收再生膜
藉由電腦斷層掃描或根尖攝影比較手術前與治療後的放射線攝影影像,可以得知上顎竇底被墊高的程度。多數臨床研究結果顯示,利用骨鑿撐高上顎竇底,平均可增加約3毫米的骨嵴高度。近來年,利用氣球或水壓的術式將上顎竇撐高的術式,經過許多研究,已逐漸成熟,對於增加較多骨量(5-10mm)或無法接受側開窗的患者已逐漸成為一個替代性的選擇。(圖13-16)

參考病例: 鼻竇撐高術\骨粉及可吸收再生膜\金屬燒付瓷牙-左上顎第一大臼齒
當我們遇到骨脊萎縮嚴重的區域(前、後牙區皆可能)時,可能會使用劈骨術(split technique)來增加骨脊的寬度,以便順利的植牙。而傳統劈骨術的做法技術需求性比較高,可以增加的骨脊寬度有限,而且如果骨脊因劈斷而有游離的情形時,那將損失更多得骨質。改良式的骨脊劈開術,可以得到較多與較可預測性的骨植增生,而且操作較為簡單(圖17-21)
參考病例: 劈骨及植體植入/游離牙齦移植/金屬燒付瓷牙
上顎竇增高數術發展至經已經有30年的歷史,這30年來,有許多的技術、設備與材料等相繼問世,使得這個技術的門檻不再那麼高,慢慢成為門診可執行的手術項目,如果上顎區的骨高度尚有5mm,可同時側開窗術合併植體植入。(圖22-25)
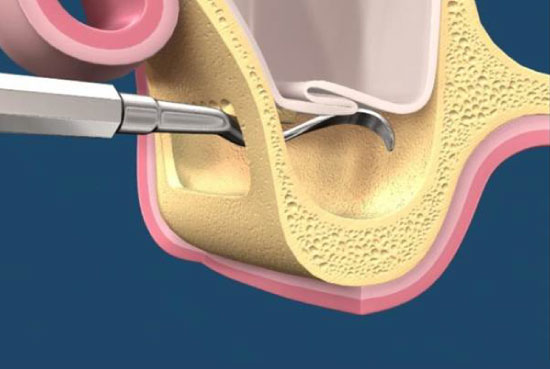
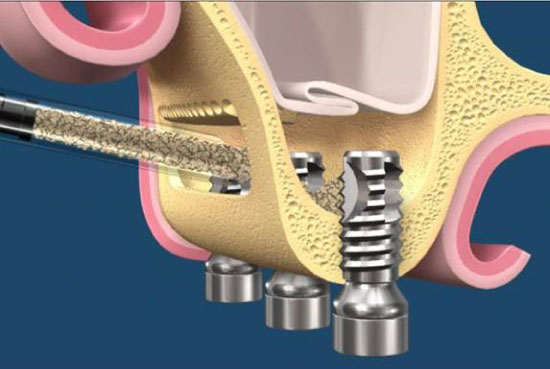
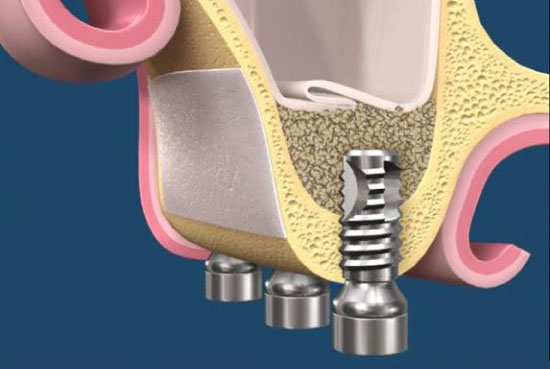
參考病例: 側開窗術及後續植牙/根尖向皮瓣移位術/金屬燒付瓷牙
自體骨移植術是患者本身要植牙的位置缺少骨頭,用病患自己身上的骨頭或骨屑,移植到要植牙但缺少骨頭的區域。骨頭的來源不限於口腔內,尤其是缺很多骨頭時,像是口腔癌或是特殊的患者,骨頭的來源可能是肋骨或腿骨,平常較常見的是若骨頭缺損比較多的情況下,從下巴處或智齒後取得骨塊;如缺損比較少時,會利用做植牙手術在鑽骨頭時,收集鑽骨所產生的骨屑來補,簡單來說就是拿病人自己的骨頭來補缺損、不足的地方。病患不用擔心自體骨移植是否會產生排斥的現象,因為自體骨移植是取自於自己身上的骨頭,所以並不會產生排斥的現象,新種下去的骨頭或骨粉經重新生長過後與底下的骨頭結合。自體骨移植相對於植牙而言,不一定會比較便宜或比較貴,因為費用會因病人的狀況、手術施作的難度而有所影響,因為簡單的可能只是稍微的將骨頭刮一刮就可以補了,但也有可能是需要另外從身體別處取得較大量的骨頭,相對而言後者就困難許多,因此手術費用的高低會因為手術的困難程度而有所影響。(圖26-29)
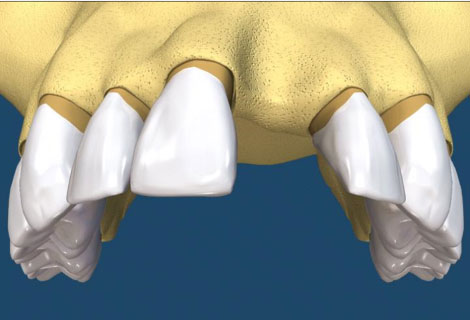
參考病例: 製作中
補皮手術
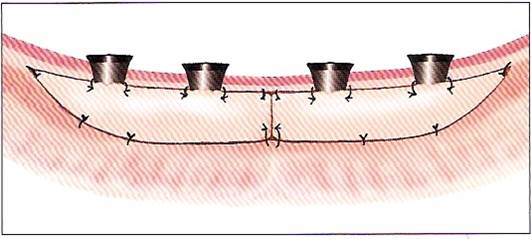
由於長期補缺損,連帶著牙齦角化也不足,通常可利用此方法增進:如果植體的周圍的角化牙齦仍有一些,但量不足,簡單的根尖向皮瓣移位術是可以解問題的。(圖30-31)
參考病例: 骨脊保存術及後續植牙/氣球上顎竇增高術/根尖向皮瓣移位術/金屬咬合面金屬燒付瓷牙:右上顎第一大臼齒
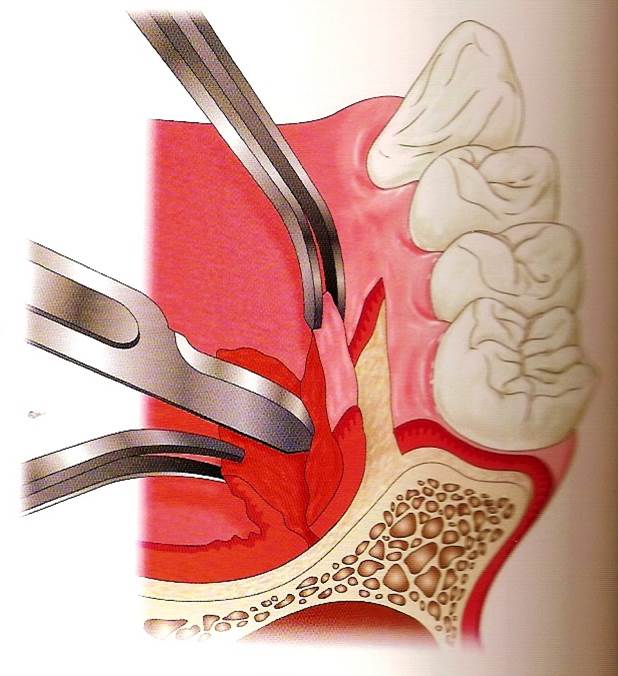
游離皮瓣移植術是將上顎硬顎區角化牙齦最多的地區,取出所需游離皮瓣,再將受贈區的植牙區去上皮,並固定縫合之,大約1-2週,皮瓣初步融合,2-3個月後,達到穩定牙齦狀態。
如果植體的周圍的角化牙齦不足許多,但組織量仍足夠,游離皮瓣移植術可能是最佳選擇(圖32-33)
參考病例: EPP1-蛀牙-#24短植體/游離牙齦移植術/金屬燒付陶瓷牙橋
皮下結締組織移植術是在上顎的硬顎區,取表皮下,脂肪上的皮下結締組織,再將皮下結締組織移植至植牙區角化牙齦不足夠,將皮下結締組織固定於皮下,可有效的增加角化牙齦厚度,近年來由於隧道式手術的盛行,皮下結締組織移植術更顯出它的重要性(圖39-40)
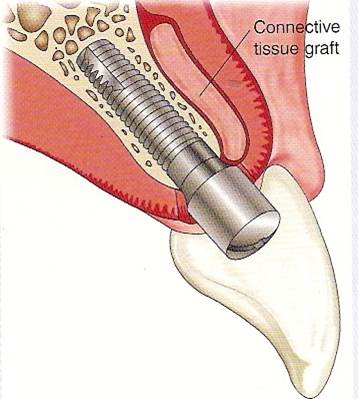
參考病例: 製作中
蒂狀瓣是一帶血管的皮下結締組織,對於有大之骨缺損區,是一個可以考量的術式,在顎側取一條皮下結締組織,一端切除,另一端保留血管供應,將蒂狀瓣移至骨缺損區,緊密縫合,待數月後,可得到穩定軟組織
參考病例: 製作中
PRP/PRF
自體血小板濃縮產物具有多種正常傷口癒合所需的生長因子、細胞激素與活性蛋白質,放進傷口內或加入植入物中,根據越來越多的文獻顯示,如同卜派吃了菠菜,讓傷口加速癒合的夢想,露出一片曙光。自體血小板濃縮產物的演變,也從單純的濃縮血小板,進入需藉由牛的凝血酶與氯化鈣引發血小板活化的 PRP(富含血小板的血漿),再進入完全天然 的 PRF (富含血小板的纖維蛋白)。(圖43-46)


窄植體
近年來,植體的新發展為短植體與窄植體,對於一些特殊位置簡化手術風險迷你植體適用於長期缺牙患者之牙床,或是鄰牙較近、骨脊太窄之病患。可做固定式假牙,也可作活動假牙,更能避免假牙鬆脫之困擾及不適感。
植入迷你植體是一種經濟、實用、快速、簡單的重建方式,特殊之設計及多種尺寸選擇,並利用微創手術植入,傷口小、癒合力快,降低病患的不適感,讓醫師更多了一種選擇,互惠更多不適合傳統植牙的患者,協助提升其咀嚼能力,改善生活品質!(圖47-48)

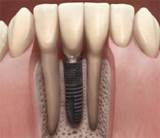
參考病例: 窄植體/金屬燒付陶瓷懸吊式牙橋
短植體
短植體提供醫師在一些具有挑戰性臨床條件情況下的靈活性。很短的長度讓醫師能夠很自信地避開一些重要的解剖結構,同時也消除了很多補骨的需要。(圖49-51)
參考病例: 短植體/游離牙齦移植術/金屬燒付陶瓷牙橋
All-on-Fou/Six
近年來由於人工植牙的技術普及,患者大都知道植牙可做固定式假牙,但同樣的有時患者因為身體、經劑因素等受限,也可以考慮植入幾支人工植牙,再完成固定可撤式活動義齒,這樣可讓活動式假牙的固定性有效加強。通常上顎可用6支植體,下顎則4-5支植體固定,如需更穩定的受力,亦可再增加植體數目。(圖52-55)
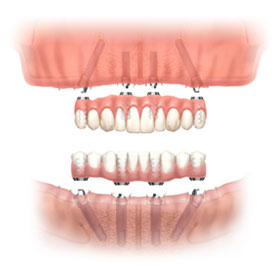
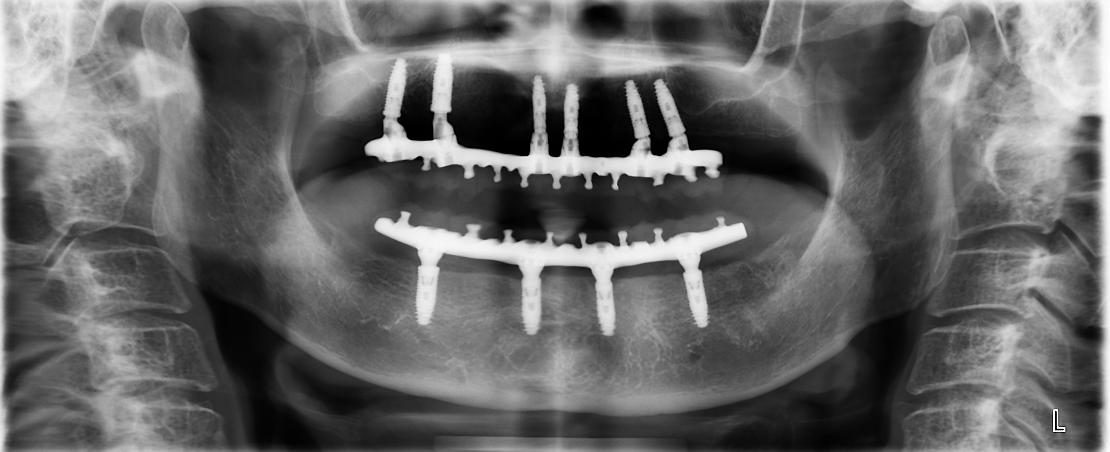
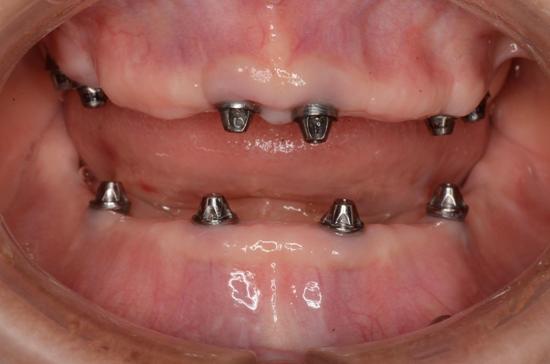
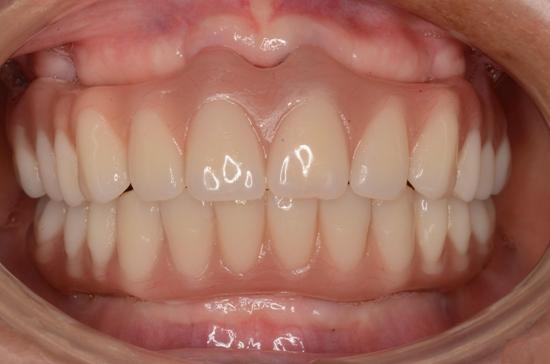
參考病例: 固定式植牙牙橋&固定可撤式活動義齒
植牙支撐型
覆蓋型活動假牙
當自然牙皆缺失而患者期待以人工植體來重建原來的美觀與咬合時,其治療計畫與複雜度高於全口自然牙重建。因為病理性破壞與缺牙所造成的齒脊喪失使得人工植體難以置放在與原來自然牙跟相同的 3D 位置。加上在逐漸缺牙的過程中,患者咀嚼模式不良的適應與改變,可能需要重新引導與建立咬合。人工植牙的咬合觀念和想法、軟組織的附連與型態、植體周圍骨質在咬合壓力與贋復體生物力學等因素影響下的穩定度,都影響著植體的成功與患者的滿意度。現在的醫療環境與挑戰,已經不是只要植入得到骨整合就可以滿足的時代。而是需要跨科整合治療、醫病溝通與實證醫學來輔助完成人工植牙的全顎贋復。(圖56-59)
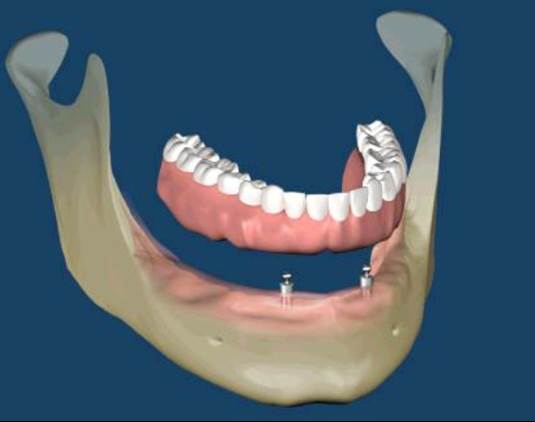
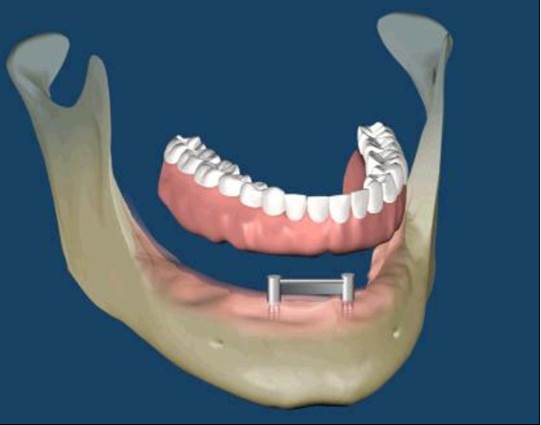
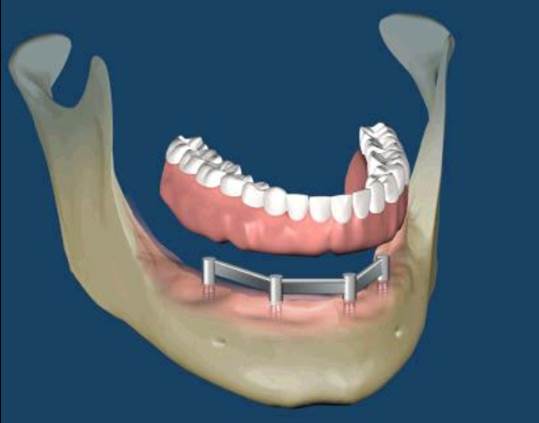
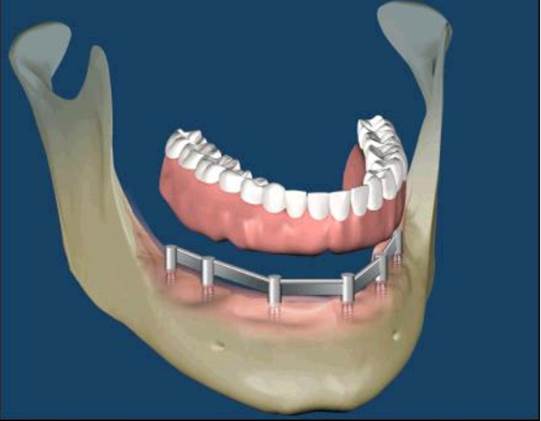
參考病例: 人工植牙/覆蓋型活動假牙&固定假牙&局部活動假牙
手術導板/
微創手術
近年來植牙技術已經廣泛運用在口腔重建治療,對於傳統局部或全口活動義齒使用上仍不滿意的病患,利用植牙治療也常常能得到滿意的治療結果,植牙臨床經驗和操作的熟悉度是影響植牙成敗的主要因素,透過植牙導航系統可降低經驗值所造成的誤差,如能再有效調整上穎植入時之手勢與位置,加強操作熟練度,必更能提升其精準度上的落差。這種微創手術不僅造成的傷口較小且恢復速度快,也可有效減少傳統植牙方式可能造成的錯位或傷及神經的情況。(圖60-62)

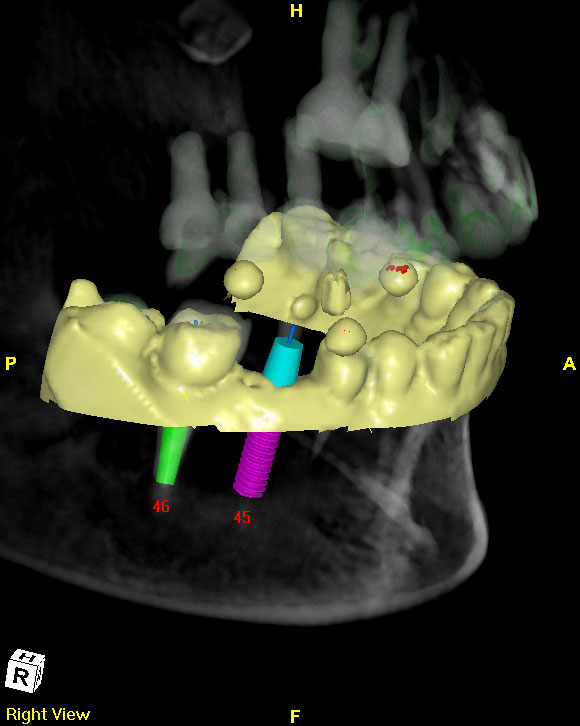
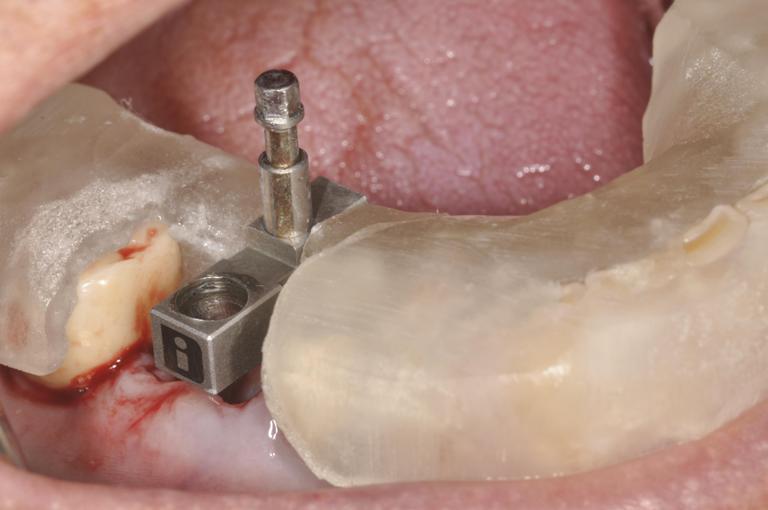
參考病例: 人工植牙/覆蓋型活動假牙&固定假牙&局部活動假牙

